Asthma - Diagnostik
von: Christoph Fischer
Häufigkeit: Erwachsene 3-5%, Kinder 10%[1]
Äthiologie: Multifaktoriell, genetische Disposition. Ausgehend von einer Entzündungsreaktion der Atemwege kann eine bronchiale Hyperreagibilität bis hin zu einer bronchialen Obstruktion auftreten.[2]
HintergrundINFO: Die Zunahme der Häufigkeit der Erkrankung in den letzten 20 Jahren wird mit dem Rückgang von Infektionen im Kindesalter in der westlichen Welt begründet, sog. „Hygiene- Hypothese“. Neben der genetischen Prädisposition (Atopien in der Familienanamnese) begünstigen vermutlich eine keimarme Umgebung, das Fehlen von Geschwistern oder die Einnahme von Antibiotika eine Down-Regulation der Th1-Immunantwort gegen bakterielle und virale Antigene und in der Folge eine Th2-Gewichtung des Immunsystems. Als protektiver Faktor, der Asthma eher verhindert, gilt z. B. Aufwachsen auf einem Bauernhof [3]
Anamnese und klinische Befunde
|
HintergrundINFO: diese klinischen Zeichen sind unspezifisch, so dass eine Kurzatmigkeit auch durch restriktive Ventilationsstörungen, Infektionen, Lungenembolien, eine Herzinsuffizienz oder Fremdkörperaspiration verursacht sein können
Diagnostik
|
Ursachen „intrinsisches“ Asthma
|
Lungenfunktion
|
Obstruktion oder Restriktion?
Ein schneller vereinfachter Überblick: [8]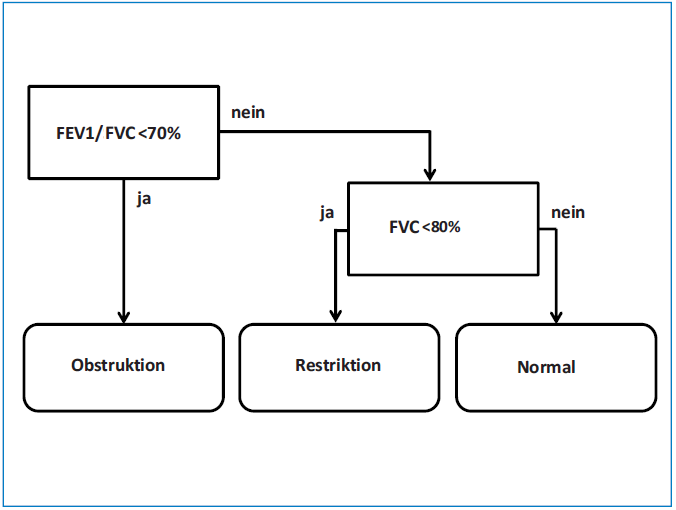
Lungen-Funktionstests
|
HintergrundINFO: die Messung von Normwerten im symptomfreien Intervall schließt Asthma nicht aus. Für den Nachweis der Atemwegsobstruktion sind verschiedene, unterschiedlich aufwändige, Methoden geeignet. Die einzelnen Methoden haben für die Diagnostik unter Berücksichtigung der Versorgungsebenen (hausärztlich tätiger/pneumologisch-allergologisch spezialisierter Arzt oder Kinder- und Jugendarzt) einen unterschiedlichen Stellenwert. In der Praxis werden die meisten Erkrankten auf hausärztlicher Ebene betreut. Hier sollte die Anwendung der Spirometrie intensiviert werden.
wichtige Parameter der Lungenfunktion
|
Forcierte Vitalkapazität |
Atemvolumen welches nach kompletter Inspiration forciert maximal ausgeatmet werden kann |
FVC |
|
Forcierter 1-Sekunden-Wert |
Atemvolumen welches nach kompletter Einatmung forciert in der ersten Sekunde ausgeatmet werden kann |
FEV1 |
|
Tiffeneau-Wert |
1-Sekundenwert in Prozent der forcierten Vitalkapazität Taschenrechner: FEV1/FVC × 100 |
FEV1/FVC |
HintergrundINFO zur Durchführung: Bei Jugendlichen und Erwachsenen sollte eine Ausatmungszeit in der Spirometrie von 6 Sekunden nicht unterschritten werden, für die Altersgruppe unterhalb von 10 Jahren sollte die Ausatemzeit mindestens 3 Sekunden betragen, für Kinder jünger als 6 Jahre kann die Spirometrie unabhängig von der Ausatemzeit verwendet werden, wenn eine technisch akzeptable Kurve vorliegt. [9]
Tabelle FEV1-Normalwerte Männer
Tabelle FEV1-Normalwerte Frauen
Spirometrie Beispiele
Peak-Flow-Messung
| Die Peak-Flow-Messung oder die Messung der Peak-Flow-Variabilität hat in der Primärdiagnostik keinen Stellenwert mehr ( NVL 2.4.4) |
Blutgasanalyse
| Die Messung der Sauerstoff-Sättigung (Pulsoximeter) ist zur Diagnosestellung eines Asthmas nicht hilfreich, ist jedoch zur Überwachung im schweren Asthmaanfall notwendig (NVL 2.5.3) |
Labordiagnostik
| nur bei fehlendem Ansprechen auf die Therapie, häufigen Bronchialinfekten, Lungeninfiltraten oder bei schwerem Asthma sollte aus differentialdiagnostischen Gründen eine ergänzende Labordiagnostik erfolgen. IgE-Gesamt: Sensitivität 64%, Spezifität 71%. (NVL 2.5.4) |
Thorax-Röntgen
| Kein Routine-Einsatz, Indikation bei V.a. Restriktion, Therapieversagen o.ä. (NVL 2.5.5) |
Allergiediagnostik
| bei Asthma + positiver Atopie-Anamnese: RAST oder Prick (NVL 2.6) |
Interpretation der Spirometrie-Resultate
| Tiffeneau | FVC | Verdachtsdiagnose | Weiterführende Diagnostik |
| ≥ 70% (Kinder 75%) | < 80% vom Soll-Wert | Verdacht auf eine Restriktion: COPD, interstitielle Lungenerkrankungen, Tumore, zystische Fibrose, Herzerkrankungen |
Bei Erstdiagnostik sowie bei Patienten mit atypischen oder zusätzlichen Symptomen ist ggf. ein Thorax-Röntgen bzw. bei Kindern auch ein hochauflösendes Computertomogramm zu erwägen.[10] |
| ≥ 70% (Kinder 75%) | > 80% vom Soll-Wert |
Verdacht auf Asthma im beschwerdefreien Intervall CAVE: Patienten mit nur teilweise kontrolliertem Asthma können im beschwerdefreien Intervall einen normalen Tiffeneau und FEV1-Wert haben! |
Provokationstest mit Histamin oder Metacholin fällt FEV1 um 15% = Nachweis einer bronchialen Hyperreagibilität = Asthmadiagnose |
| < 70% (Kinder <75%) |
Verdacht auf Asthma: Broncholyse-Test mit 4 Hüben Salbutamol (Kinder altersabhängig 1-2 Hübe) |
||
Broncholyse-Test
Der Reversibilitätstest dient dazu, die Diagnose Asthma zu bestätigen, bzw. eine Abgrenzung zur chronisch obstruktiven Lungenerkrankung (COPD) zu ermöglichen.
| Die vollständige Rückbildung der Obstruktion im Reversibilitätstest spricht für die Diagnose Asthma.[13] |
Broncholyse-Versuch mit kurz wirksamem Anticholinergikum
| Ergibt der Broncholyse-Versuch mit einem SABA kein eindeutiges Ergebnis, kann zusätzlich ein Reversibilitätstest mit einem rasch wirksamen Anticholinergikum (z.B. Ipratropiumbromid) durchgeführt werden. (NVL 2.4.2) |
Steroidversuch
| Bei Patienten mit begründetem Verdacht auf Asthma kann zur Sicherung der Diagnose zeitlich begrenzt ein Therapieansprechen auf ICS oder OCS geprüft werden (NVL 2.4.2) |
Besonderheiten bei Kindern < 5 Jahren
|
HintergrundINFO: Die Tiffeneau-Normalwerte sind altersabhängig, die meisten gesunden Kleinkinder erreichen eine Ausatmung von > 85% ihrer FVC in der ersten Sekunde, bei gesunden Erwachsenen 60+ findet man bei > 5% einen Tiffeneau von <70%. Die beiden starren Grenzwerte 70% und 75% bilden dies nicht ausreichend ab.
Die aktuelle NVL 2018[14] und die S2k-Leitlinie Spirometrie 2015 der Deutschen Atemwegsliga, der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin und der Deutschen Gesellschaft für Arbeitsmedizin und Umweltmedizin zur Spirometrie [15] empfiehlt daher die von der Global Lung Initiative (GLI) publizierten 2012 spirometrischen Referenzwerte anzuwenden (S: 15). Um eine ja/nein Entscheidung zu ermöglichen, findet der sogenannte "Z-Score" Anwendung. Die erforderlichen Referenzgleichungen sind komplex und erfordern den Einsatz spezieller Software. In modernen Spirometern ist dies integriert.
Die hier vorgestellte ältere Vorgangsweise ist bewusst pragmatisch für den hausärztlichen Bereich aus der Publikation von Kruschinski und Hummers-Pradier aus dem Jahr 2006 gewählt. Sie ermöglicht dem Hausarzt eine rasche Vor-Entscheidung mit Hilfe von nur 2 Messwerten: FVC und FEV1 - müssten Hausärzte nur die schwierigen Grenzfälle zum Lungenfacharzt weiterschicken, so würden die Wartezeiten dort eher zumutbar.
Provokationstests
|
HintergrundINFO: die Aussagekraft dieser unterschiedlichen Methoden stimmt nach Meinung der NVL-Autoren nicht völlig überein. Mehr HintergrundINFO zu Asthma, COPD, ACOS, ß-Blockern und Provokationstests finden Sie unter: Darf man Augentropfen inhalieren?
Algorithmus Asthma-Diagnose der NVL-2018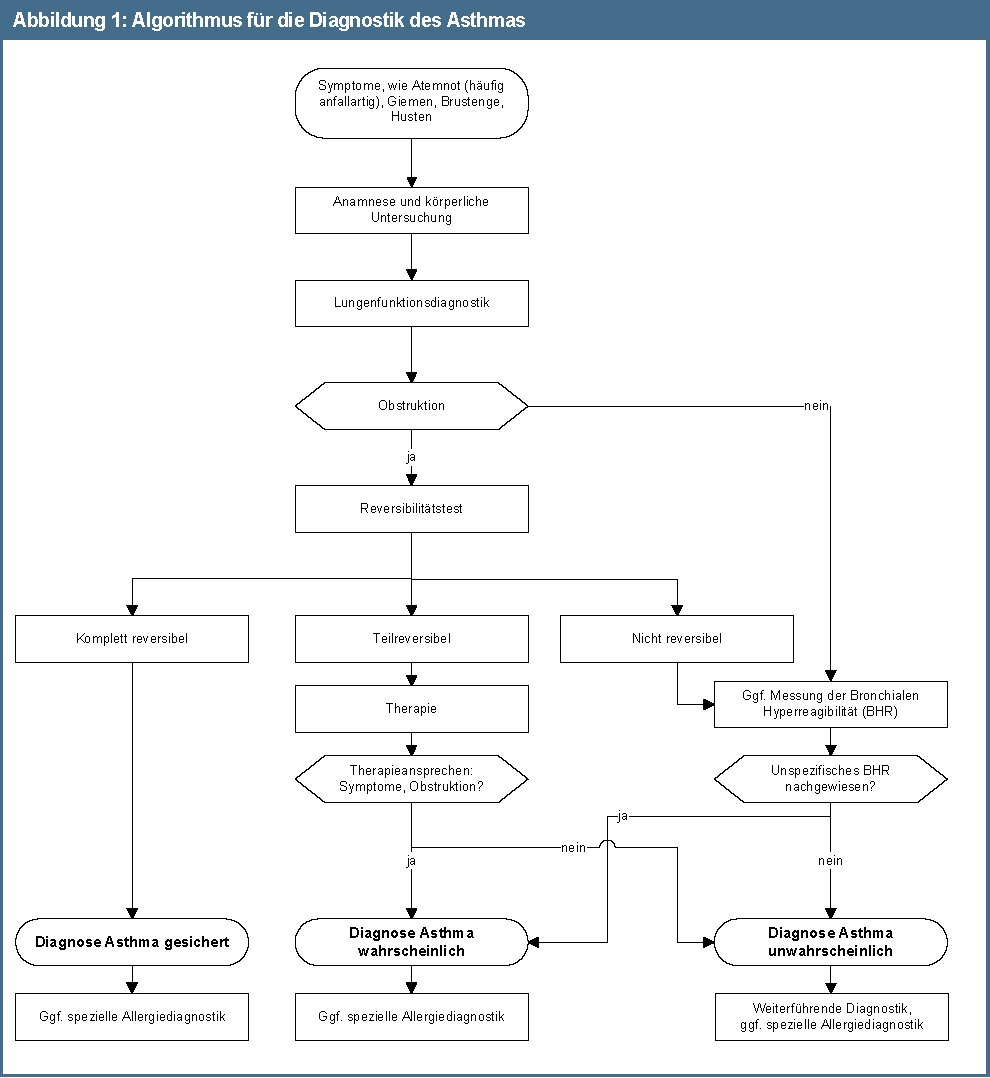
Differentialdiagnosen zum Asthma
Ohne Atemwegsobstruktion
|
Klinischer Hinweis |
Mögliche Diagnose |
|
Vorherrschend Husten ohne pathologische Veränderung der Lungenfunktion |
Chronischer Husten, Pertussis, chronische Bronchitis, rezidivierende Lungenembolie, passagere postinfektiöse bronchiale Hyperreagibilität, Sarkoidose, Lungenstauung, habitueller Husten |
|
Schwindel, Benommenheit, periphere Parästhesien |
Dysfunktionale Atmung, z. B. Seufzerdyspnoe, überwiegend thorakale Exkursionen, Hyperventilationssyndrom |
|
Vorherrschend nasale Symptome ohne pathologische Veränderung der Lungenfunktion |
Rhinitis, akut rezidivierende/chronische Sinusitis, Postnasal-Drip-Syndrom |
|
Haltungs- oder Nahrungsmittelabhängige Symptome, vorherrschend Husten |
Gastro-ösophagealer Reflux (GÖR) |
|
Orthopnoe, paroxysmale nächtliche Dyspnoe, periphere Ödeme, bestehende kardiale Erkrankung |
Herzinsuffizienz |
|
Rasselgeräusche in der Auskultation |
Lungenfibrose |
Mit Atemwegsobstruktion
|
Klinischer Hinweis |
Mögliche Diagnose |
|
Wesentliche Tabakrauchanamnese (d. h. > 30 Pack-years), Alter bei Einsetzen > 35 Jahre |
COPD |
|
Chronischer, produktiver Husten bei Fehlen von Giemen oder Kurzatmigkeit |
Bronchiektasen, Fremdkörperaspiration, Bronchiolitis obliterans, Stenose der zentralen Atemwege, Lungenstauung mit Obstruktion, Mukoviszidose |
|
Neubeginn bei Rauchern, systemische Symptome, Gewichtsverlust, Hämoptyse |
Lungenkarzinom, Sarkoidose |
Quelle (NVL 2.8)
Literatur:
[1] Soweit keine andere Quelle angegeben, stützen sich alle Angaben auf den ZfA-Artikel: Kruschinski C, Hummers-Pradier E. Diagnostik und Therapie des Asthma bronchiale in der allgemeinärztlichen Versorgung Z Allg Med 2006; 82: 305–316
[2] https://www.leitlinien.de/nvl/html/asthma/kapitel-1
[3] Kruschinski C, Hummers-Pradier E. Diagnostik und Therapie des Asthma bronchiale in der allgemeinärztlichen Versorgung Z Allg Med 2006; 82: 305–316
[4] https://www.leitlinien.de/nvl/html/asthma/kapitel-1
[5] https://www.leitlinien.de/nvl/html/asthma/kapitel-5
[6] https://www.leitlinien.de/nvl/html/asthma/kapitel-2#section-3
[7] Praxis-Spirometrie Gnädinger, M; Curschellas, M; Natterer, N; Thurnherr, R https://www.zora.uzh.ch/id/eprint/105885/1/Gn%C3%A4dinger%20Praxis-Spirometrie.pdf
[8] ebenda
[9] https://www.awmf.org/uploads/tx_szleitlinien/020-017l_S2k_Spirometrie-2015-05.pdf
[10] Kruschinski C, Hummers-Pradier E. Diagnostik und Therapie des Asthma bronchiale in der allgemeinärztlichen Versorgung Z Allg Med 2006; 82: 305–316
[11] ebenda
[12] https://www.leitlinien.de/nvl/html/asthma/kapitel-2#section-3 2.4.2 Reversibilitätstest
[13] https://www.leitlinien.de/nvl/html/asthma/kapitel-2#section-3 2.4.2 Reversibilitätstest
[14] https://www.leitlinien.de/nvl/html/asthma/kapitel-1
[15] https://www.awmf.org/uploads/tx_szleitlinien/020-017l_S2k_Spirometrie-2015-05.pdf
(16) http://ginasthma.org/download/317 S: 97
erstellt 9.2019
